Шифман Е.М., Куликов А.В., Беломестнов С.Р.
БАЗОВЫЙ ПРОТОКОЛ ОКАЗАНИЯ МЕДИЦИНСКОЙ ПОМОЩИ ПРИ КРОВОПОТЕРЕ В АКУШЕРСТВЕ. Протокол подготовлен на основании анализа материалов, отвечающих требованиям доказательной медицины. Период действия протокола – Протокол содержит исключительно клинические рекомендации и организационные решения по их реализации. Специалисты, использующие настоящий документ, должны учитывать, что при появлении новых данных, заслуживающих внимания, в протокол могут быть внесены существенные изменения. При разработке протокола использовались материалы ведущих мировых организаций: World Health Organization, American Academy of Family Physicians, Royal College of Obstetricians and Gynaecologists (RCOG), International Federation of
nObstetrics and Gynecology (FIGO), Collège National des Gynécologue set Obstétriciens Français, American College of Obstetricians and Gynecologists (ACOG), Cochrane Reviews, материалы форумов «Мать и дитя».
1. Введение Массивная кровопотеря и геморрагический шок в акушерстве являются основной причиной материнской смертности в мире и занимают до 25% в её структуре. Распространенность послеродовых кровотечений (более 500 мл) в мире составляет примерно 6% от всех беременностей, а тяжелых послеродовых кровотечений (более 1000 мл) 1,96%. Примерно 70% всех кровотечений в акушерстве относится к послеродовым гипотоническим кровотечениям, 20% обусловлены отслойкой плаценты, разрывом матки, повреждением родовых путей, 10% приходится на долю вращения плаценты и нарушениями её отделения и только 1% — на коагулопатию. При этом среди кровотечений, определяющих материнскую и перинатальную заболеваемость и смертность, преобладают: отслойка плаценты,
nпредлежение плаценты и нарушения в системе гемостаза. По данным ВОЗ в мире происходит 14 000 000 послеродовых кровотечений в год из которых 120000-140000 смертельных исходов (50% в первые 24 ч) и 20 000 000 заканчиваются материнской заболеваемостью. В США – кровопотеря составляет 12% в структуре МС, из них 73% случаев предотвратимы, в Великобритании – 3-место в структуре МС, 53% случаев – предотвратимы, а в Африке – кровопотеря достигает 35 до 60% в структуре МС. В России (внематочная беременность, + отслойка и предлежание + послеродовое кровотечение) -18% в структуре МС. С учетом того, что большинство причин массивной кровопотери и геморрагического шока в акушерстве носят предотвратимый характер чрезвычайно важно соблюдать протокол оказания неотложной помощи этой категории пациенток, поскольку время для проведения всех диагностических и лечебных мероприятий крайне ограничено.
2. Общие положения ПОЛОЖЕНИЕ 1. На всех этапах беременности (а иногда и до её наступления) обязательно
nследует выявлять факторы риска массивной кровопотери,как на амбулаторном, так и стационарном уровне оказания помощи беременным женщинам. ПОЛОЖЕНИЕ 2. На догоспитальном этапе у пациентки с кровотечением основным мероприятием является транспортировка в ближайшее ЛПУ с возможностью оперативного лечения. Обеспечение венозного доступа и проведение инфузионной терапии, введение антифибринолитиков и вазопрессоров, согревание и другие мероприятия не должны удлинять время транспортировки на этап хирургической остановки кровотечения. На догоспитальном этапе при выявлении геморрагического шока нужно своевременно оповестить стационар, куда пациентка будет транспортирована для подготовки к хирургическому и консервативному лечению. ПОЛОЖЕНИЕ 3. При поступлении в приемный покой стационара у пациентки с кровотечением (или подозрением на кровотечение) необходимо максимально быстро провести клиническое, лабораторное и функциональное исследования для оценки тяжести кровопотери и определить необходимость хирургического лечения.
При тяжелом состоянии пациентки – геморрагическом шоке все исследования проводятся в условиях операционной и проводимой интенсивной терапии. ПОЛОЖЕНИЕ 4. В любой ситуации время между постановкой диагноза кровотечения и началом хирургической остановки кровотечения должно быть минимизировано и этот принцип очень важно тщательно соблюдать как на догоспитальном, так и госпитальном этапах оказания помощи (уровень доказательности 1А). Оперативное лечение должно быть начато в любых условиях – геморрагического шока, ДВС-синдрома и т.д. и никакие обстоятельства не могут мешать хирургической остановке кровотечения. ПОЛОЖЕНИЕ 5. Интервал «принятие решения-родоразрешение» при продолжающемся антенатальном или интранатальном кровотечении не должен превышать 30 мин., что требует оповещения и участия помимо врача акушера-гинеколога еще анестезиолога-реаниматолога, трансфузиолога и сосудистого хирурга. ПОЛОЖЕНИЕ 6. В основе хирургического гемостаза лежит принцип поэтапной, органосохраняющей остановки кровотечения, для
чего
для врача, оказывающего помощь должен быть доступен набор соответствующих расходных материалов, инструментов и оборудования (см. 2. Общие положения. ПОЛОЖЕНИЕ 1.) Основными манипуляциями и операциями, позволяющими произвести остановку кровотечения являются: — Ушивание повреждений мягких тканей — Ручное обследование полости матки — Вакуум-аспирация полости матки* — Управляемая баллонная тампонада матки** — Компрессионные швы — Перевязка маточных артерий — Перевязка внутренних подвздошных артерий*** — Гистерэктомия**** *При отсутствии возможности проведения полноценного ручного обследования полости матки **Техника проведения управляемой баллонной тампонады описана в штатной инструкции к системе УБТ ***Перевязка внутренних подвздошных артерий производится сосудистым хирургом ****Решение о проведении гистерэктомии принимается коллегиально и является крайней мерой при неэффективности последовательно проведенных других мероприятий ПОЛОЖЕНИЕ 7. При геморрагическом шоке тяжелой степени и технических
трудностях
хирургического гемостаза необходимо использовать принцип «контроля за повреждением» («damage control surgery»). ПОЛОЖЕНИЕ 8. Перегоспитализация в другой стационар пациенток с продолжающимся кровотечением (или подозрении на него) противопоказана. ПОЛОЖЕНИЕ 9. Неэффективность каждого из мероприятий по остановке кровотечения является показанием для немедленного перехода к следующему этапу: от консервативных методов к оперативным. ПОЛОЖЕНИЕ 10. Наряду с хирургическим гемостазом обязательно использование местных кровоостанавливающих средств. ПОЛОЖЕНИЕ 11. Среди первоочередных общих мероприятий у пациентки в состоянии геморрагического шока являются согревание, устранение гипоксии и коррекция ацидоза и гипокальциемии. ПОЛОЖЕНИЕ 12. Консервативный гемостаз должен включать: при гипотонии матки – утеротоники (окситоцин, простагландины), а так же и при других ситуациях антифибринолитики (транексамовая кислота) и компоненты крови: свежезамороженная плазма, криопреципитат, тромбоцитарная масса и факторы (
концентраты)
свертывания крови. ПОЛОЖЕНИЕ 13. Оценка тяжести ДВС синдрома при кровопотере проводится по общепринятой шкале International Society on Thrombosis and Haemostasis, 2001. ПОЛОЖЕНИЕ 14. Второй главной задачей после остановки кровотечения является восстановление адекватного транспорта кислорода и включает основной компонент — восстановление объема циркулирующей крови (ОЦК), а также стабилизацию гемодинамики, поступление кислорода в достаточном количестве и увеличение концентрации переносчика кислорода – гемоглобина. Восстановление ОЦК обеспечивается плазмозаменителями: кристаллоидами и синтетическими коллоидами. ПОЛОЖЕНИЕ 15. При объеме кровопотери до 1500 мл и остановленном кровотечении инфузионная терапия проводится в ограничительном режиме и вместе с компонентами крови не должна превышать 200% от объема кровопотери. Компоненты крови используются только при подтвержденной коагулопатии (фибриноген менее 1,0 г/л, МНО, АПТВ более 1,5 от нормы, тромбоциты менее 50000 в мкл, гопокоагуляция на ТЭГ) и
продолжающемся
кровотечении. ПОЛОЖЕНИЕ 16. При массивной, критической кровопотере более 1500-2000 мл нужно как можно раньше ( впервые 2 ч) начать введение компонентов крови (СЗП, эритроцитарная масса в соотношении 1:1) даже без лабораторного подтверждения, поскольку инфузия только плазмозаменителей в объеме более 2000 мл при таком объеме кровопотери вызывает дилюционную коагулопатию. Регуляция параметров гемодинамики при необходимости осуществляется применением вазопрессоров и инотропных препаратов. ПОЛОЖЕНИЕ 17. При продолжающемся кровотечении и артериальной гипотонии не нужно повышать АД сист. более 90-100 мм рт.ст., так как это приведет к усилению кровотечения. ПОЛОЖЕНИЕ 18. При остановленном кровотечении гемотрансфузия проводится при уровне гемоглобина менее 70 г/л, но показания определяются индивидуально. Нет показаний для гемотрансфузии при гемоглобине более 100 г/л. ПОЛОЖЕНИЕ 19. Метод выбора при массивной кровопотере и геморрагическом шоке: общая анестезия с ИВЛ. Факторы риска послеродового
кровотеченияДородовое определение групп риска развития массивной кровопотери в акушерстве. Это чрезвычайно важно, поскольку именно у этой категории пациенток требуется комплексная профилактика кровопотери. Для решения этой задачи предлагаем несколько вариантов для выявления группы риска по развитию послеродового кровотечения. Мнемотическое обозначение причин послеродовыхкровотечений « 4Т» «Тонус» — снижение тонуса матки; «Ткань» — наличие остатков плаценты в матке; «Травма» — разрывы мягких родовых путей и матки; «Тромбы» — нарушение гемостаза.
Факторы риска послеродового кровотечения (SOGC, 2000)
|
Факторы риска послеродового кровотечения |
||
|
Этиологический фактор |
Клинические проявления |
|
|
Тонус –нарушение сократительной способности матки |
Перерастяжение матки |
Многоводие Многоплодие Крупный плод |
|
Истощение миометрия |
Быстрые роды Длительные роды Многорожавшие |
|
|
Функциональная или анатомическая деформация матки |
Миома матки Предлежание плаценты Аномалии матки |
|
|
Ткань — сохранение продуктов плацентации в матке |
Сохранение частей плаценты Аномалии плаценты Сохранение добавочной доли |
Нарушение целостности плаценты после родов Последствия операций на матке Многорожавшие Аномалии плаценты по данным УЗИ |
|
Оставшийся сгусток крови |
Гипотония/атония матки |
|
|
Травма – травма родовых путей |
Разрывы шейки матки, влагалища и промежности |
Стремительные роды Оперативные роды |
|
Растяжение, размозжение при кесаревом сечении |
Неправильное положение Глубокое вставление n |
|
|
Разрыв матки |
Предыдущие операции на матке |
|
|
Выворот матки |
Многорожавшие |
|
|
Тромбин – нарушения коагуляции |
Существовавшие ранее заболевания: Гемофилия ингибиторная Болезнь Виллебранда |
Врожденные коагулопатии Патология печени |
|
Приобретенные коагулопатии: Идиопатическая тромбоцитопеническая пурпура Гестационная тромбоцитопения Тромбоцитопения при преэклампсии ДВС-синдром: преэклампсия, мертвый плод, тяжелые инфекции, отслойка плаценты, эмболия амниотической жидкостью, HELLP-синдром |
Подкожные гематомы Подъем АД Задержка развития плода Лихорадка, лейкоцитоз Дородовое кровотечение Шок
|
|
|
Применение антикоагулянтов |
Отсутствие образования сгустка |
|
Факторы риска послеродового кровотечения (RCOG, 2009)
Высокий риск:
-
Отслойка плаценты (OR-13,0(7,61-12,9)
-
Предлежание плаценты (OR-12,0(7,17-23,0)
-
Многоплодная беременность (OR-5,0 (3,0-6,6)
-
Преэклампсия/артериальная гипертензия во время беременности (OR—4,0)
Умеренный риск:
-
Послеродовое кровотечение в анамнезе (OR—3,0)
-
Принадлежность к азиатской расе (OR—2,0 (1,48-2,12)
-
Ожирение (ИМТ более 35) – (OR-2,0 (1,24-2,17)
-
Анемия (гемоглобин менее 90 г/л) – (OR— 2,0 (1,63-3,15)
-
Экстренная операция кесарева сечения (OR—4,0 (3,28-3,95)
-
Плановая операция кесарева сечения (OR— 2,0 (2,18-2,80)
-
Индуцированные роды (OR- 2,0 (1,67-2,95)
-
Оставшиеся части плаценты (OR- 5,0 (3,35-7,87)
-
Эпизиотомия (OR- 5,0)
-
Длительные роды более 12 ч (OR— 2,0)
-
Оперативное влагалищное родоразрешение (OR- 2,0 (1,56-2,07)
-
Крупный плод более 4 кг (OR— 2,0 (1,38-2,60)
-
Гипертермия в
родах (OR- 2,0)n
-
Возраст первородящей более 40 лет (OR— 1,4 (1,16-1,74)
-
Преэклампсия
-
Артериальная гипертония
-
Отслойка плаценты в предыдущих родах
-
Тромбофилия (Лейденовская мутация, гипергомоцистинемия, дефицит протеина С, протеина S, антитромбина III, мутации G20210A протромбина, гипо- и дисфибриногенемия, антифосфолипидный синдром).
-
Диабетическая ангиопатия.
-
Фиброзные опухоли
-
Возраст старше 35 лет
-
Хорионамнионит
-
Длительный безводный период (более 24 ч)
-
Низкий социально-экономический статус
-
Употребление наркотиков, курение
-
Травма
-
Мужской пол плода
-
Внезапная декомпресия (амниоцентез)
-
Плацента praevia в анамнезе (OR 9.7)
-
Предыдущие кесарева сечения (RR 2.6) (одно — ОR -2.2, два ОR — 4.1, три ОR — 22.4 )
-
Преждевременные роды в анамнезе
-
Мультипаритет
-
Материнский возраст (> 40 лет)
-
Многоплодная беременность
-
Курение
-
Повреждение эндометрия:
-
рубец на матке
-
n
эндомтерит
-
ручное отделение плаценты
-
кюретаж полости матки
-
подслизистая фиброзная
опухоль -
Вспомогательне репродуктивные технологии
-
Увеличение материнского возраста
n
-
Преэклампсия/эклампсия
-
Травма
-
Сахарный диабет
-
Антенатальная гибель плода
-
Дистресс плода
-
Макросомия плода
-
Плацента previa
-
Отслойка плаценты
-
Оперативное родоразрешение
-
Амниоцентез
-
Мекониальная амниотическая жидкость
-
Перерастяжение матки
-
r
Хорионамнионит
-
Индуцированные роды
-
Разрыв плодных оболочек
-
Разрыв матки
-
Повреждение шейки матки
-
Амниоинфузия кристаллоидов
-
Реинфузия крови
-
Многоводие
-
Многоплодие
-
Дискоординированная родовая деятельность.
-
Кровопотеря
свыше 30% ОЦК. -
Продолжающееся кровотечение более 1000 мл
-
Восстановление уровня факторов свертывания при терапии варфарином.
-
Тромботическая тромбоцитопеническая пурпура
-
При невозможности определения соответствующих тестов коагулограммы показанием для трансфузии СЗП является наличие капиллярного кровотечения (во время
операции). - Возможность немедленного введения
- Иммунологическая и инфекционная безопасность
- Уменьшается количество препаратов заместительной терапии (СЗП, криопреципитат, тромбоцитарная масса,
эритроциты). - Снижение частоты посттрансфузионного повреждения легких (TRALI)
- Вводятся физиологические антикоагулянты (Протромплекс-600)
Факторы риска, возникающие во время родоразрешения:
Факторы риска отслойки плаценты
Факторы риска предлежания плаценты (placentaprevia)
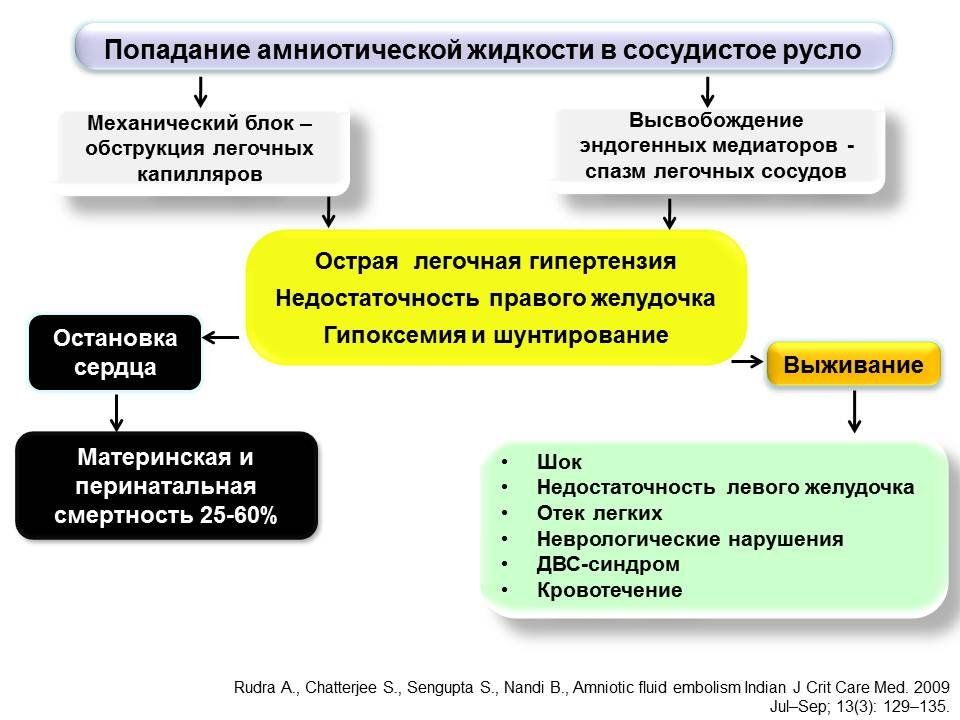
Предрасполагающие факторы эмболии амниотической жидкостью:
Материнские факторы риска
Относящиеся к новорожденному факторы риска
Осложнения беременности, которые были связаны с ЭАЖ
В соответствии с выявленными факторами риска определяется оптимальная схема маршрутизации беременной женщины от первого до третьего уровня оказания помощи, определяются показания к дородовой госпитализации и перечень консультаций смежных специалистов (хирург, гематолог, трансфузиолог, анестезиолог-реаниматолог, онколог, невролог, инфекционист и др.). Оптимально, когда все пациентки высокого риска по развитию массивной кровопотери родоразрешаются в плановом порядке.
Величина кровопотери в
акушерстве
|
Определение |
Критерии |
Тактика |
|
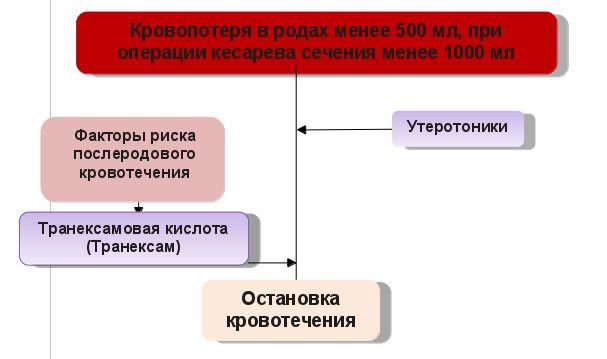
Допустимая |
0,5% массы тела |
Активное ведение третьего периода родов Антифибринолитики только при высоких факторах риска |
|
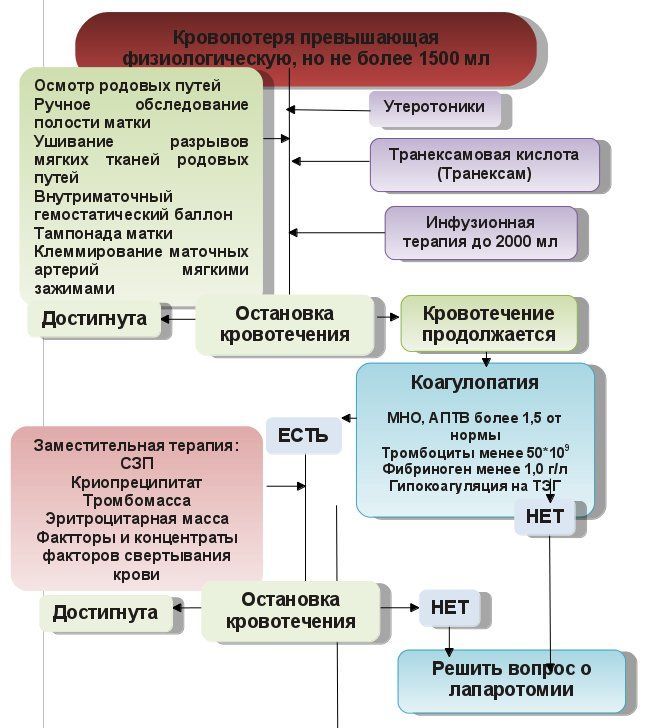
Патологическая |
При родах более 500 мл При КС более 1000 мл |
Инфузионная терапия Компоненты крови только по строгим показаниям (при продолжающемся кровотечении) Антифибринолитики |
|
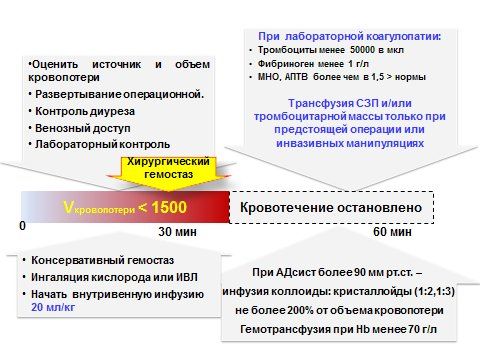
Критическая |
Более 30% ОЦК Более 150 мл/мин Потеря более 50% ОЦК за 3 часа Более 1500-2000 мл |
Оперативное лечение Инфузионная терапия Компоненты крови обязательно Факторы свертывания и их концентраты Аппаратная реинфузия крови Антифибринолитики ИВЛ |
Необходимые лабораторные исследования у пациенток с кровопотерей 1. Уровень гемоглобина, гематокрита, эритроциты. 2. Количество тромбоцитов, концентрация фибриногена, протромбиновое время (ПТИ, МНО), активированное парциальное тромбопластиновое время (АПТВ), продукты деградации фибрина/фибриногена (ПДФ), тромбоэластограмма. 3. Для оценки тяжести шока и тканевой гипоксии – кислотно-основное состояние, газы крови и уровень лактата в плазме. 4. Биохимические параметры крови: общий белок и альбумин, мочевина, креатинин, билирубин, АСТ, АЛТ. 5. Электролиты плазмы: натрий, калий, хлор, кальций 6. Анализ мочи.
7. При известной врожденной патологии системы гемостаза – определить уровень дефицита соответствующего фактора свертывания (
например, фактора Виллебранда). Оценка степени тяжести кровопотери
|
Показатель |
Степень I |
Cтепень II |
Степень III |
Степень IV |
|
Потеря крови, мл |
750–1500 |
1500–2000 |
>2000 |
|
|
Пульс, уд в мин |
>100 |
>120 |
>140 |
|
|
Артериальное давление |
норма |
норма |
снижено |
снижено |
|
Пульсовое давление, мм Hg |
норма |
снижено |
снижено |
снижено |
|
Частота дыханий, в мин |
14–20 |
20–30 |
30–40 |
>40 |
|
Диурез, мл/ч |
>30 |
20–30 |
5–15 |
Анурия |
|
Сознание |
Легкое беспокойство |
Умеренное беспокойство |
Беспокойство спутанность |
Сонливость |
Классификация неотложности операции кесарева сечения (RCOG,2010)
|
Состояние матери и плода скомпроментировано |
Непосредственная угроза жизни матери и плода. Интервал «решение-родоразрешение» -30 мин |
1 |
|
|
Непосредственной |
2 |
||
|
Состояние матери плода нескомпроментировано |
Требует раннего родоразрешения |
3 |
|
|
n
Родоразрешение в любое удобное для женщины и |
4 |
В любой ситуации, связанной с высоким риском кровопотери должны быть готовы компоненты крови и возможность немедленного начала аппаратной реинфузии крови. Принцип «контроля за повреждением» («damagecontrolsurgery») включает в себя следующие этапы: 1 этап- после выполнения лапаротомии кровотечение останавливается любым способом: сдавлением, наложением зажимов, лигатур, тампонадой и даже пережатием аорты. 2 этап — анестезиолог-реаниматолог занимается стабилизацией основных функций организма, что происходит существенно быстрее и эффективнее, чем в условиях продолжающегося кровотечения, когда это адекватно осуществить
просто невозможно. 3 этап — после ликвидации шока врач акушер-гинеколог уже в принципиально другой клинической ситуации обеспечивает необходимый для
данного случая хирургический гемостаз. Перед транспортировкой пациенток акушерского профиля в критическом состоянии обязательно проведение УЗИ-контроля органов брюшной полости и состояния фетоплацентарного комплекса для исключения отслойки плаценты и внутрибрюшного кровоетчения (разрыв матки). Консервативный гемостаз: 1. Утеротоники: Окситоцин 5-10 ЕД в/в медленно (+ 10 ЕД в/м). Последующая инфузия окситоцина 20-30 ЕД на 500 мл натрия хлорида 0,9% со скоростью 150-200 мл/ч. Динопростон, энзапрост(15-methyl PGF2 alpha) в матку и /или в/м 0,25 мкг. Повторяется через 15 мин до 8 доз. Побочные эффекты, гиперемия, диарея, тошнота и рвота, бронхоспазм, снижение сатурации кислорода. Противопоказан при бронхиальной астме, артериальной гипертензии, суб- и декомпенсированных заболеваниях сердца, легких, печени и почек. Мизопростол (Синтетический аналог ПГЕ₁) 800-1000 мг
perrectum. Побочные эффекты и противопоказания аналогичны PGF2 alpha. Метилэргометрин по 0,25 мкг в/м. Может вводиться до 5 доз. К побочным эффектам
относятся периферический сосудистый спазм, артериальная гипертензия, тошнота и рвота, в связи с чем препарат противопоказан при преэклампсии и эклампсии, артериальной гипертензии. 2. Антифибринолитики: Транексамовая кислота 10 — 15 мг/кг болюсно и инфузия в/в со скоростью 1-5 мг/кг/ч до остановки кровотечения или повторяется с интервалом 8 ч. 3. Компоненты крови.Применение компонентов крови регулируется приказом МЗ РФ № 363 от 2002 г. Некоторые особенности применения компонентов и факторов свертывания крови при острой кровопотере представлены ниже:
|
Компонент крови |
Особенности применения |
|
Эритроциты |
Кровопотеря > 30% ОЦК (более 1500 мл) Уровень Hb Сатурация смешанной венозной крови менее 65% При Hb< 90 г/л У пожилых пациентов с заболеваниями легких и ССС гемоглобин должен быть более 90 г/л |
|
Тромбоциты |
При решении о переливании тромбоцитов необходимо исключить иммунный характер тромбоцитопении и при отсутствии кровотечения необходимо начать с введения глюкокортикойдов 1 мг/кг и оценивать в течение 3-х суток. При предстоящей операции или инвазивной процедуре поддерживать уровень тромбоцитов Противопоказанием для трансфузии тромбоцитов является тромботическая тромбоцитопеническая пурпура и гепарин-индуцированная тромбоцитопения, поскольку это вызывает прогрессирование иммунного конфликта. Относительными противопоказаниями могут служить иммунная тромбоцитопения и посттрансфузионная тромбоцитопения, поскольку выживание перелитых тромбоцитов в этих условиях весьма сомнительно. Доза: 1 доза тромбомассы на 10 кг м.т. или 1-2 дозы тромбоконцентрата |
|
Свежезамороженная плазма |
СЗП Обратите внимание:Профилактическое применение СЗП при отсутствии кровотечения бесполезно! При известной коагулопатии и соответствующих изменениях коагулограммы СЗП вводится не ранее, чем за 2 ч до проведения инвазивной манипуляции или операции. Доза 15-20 мл/кг |
|
Криопреципитат |
Гемофилия А, болезнь Виллебранда При снижении концентрации фибриногена менее 1,0 г/л. Доза: 1 доза криопреципитата на 10 кг м.т. |
|
Концентраты факторов свертывания крови |
|
|
Протромплекс 600* Факторы свертывания крови II, VII, IX, X в комбинации (Протромбиновый комплекс) |
1. Острые кровотечения и хирургическая профилактика при врожденном дефиците одного или нескольких факторов протромбинового комплекса (II, VII, IX, X) 2. Приобретенный дефицит факторов протромбинового комплекса: кровотечения при приеме оральных антикоагулянтов, тяжелой патологии печени, дефиците витамина К Доза: при остром кровотечении 50 МЕ/кг |
|
Фейба* содержит факторы II, IX и X преимущественно в неактивированной форме, а также активированный фактор VII; коагулянтный антиген фактора VIII (FVIII C:Ag) присутствует в концентрации до 0.1 ЕД на 1 ЕД активности препарата. |
Показания — лечение и профилактика кровотечений у пациентов с ингибиторной формой гемофилии А; — лечение и профилактика кровотечений у пациентов с ингибиторной формой гемофилии В; — лечение и профилактика кровотечений у пациентов с приобретенными коагулопатиями вследствие ингибиторов к факторам VIII, IX и XI; — для длительной терапии при ИИТ (программы индукции иммунной толерантности) с концентратом фактора VIII во избежание развития кровоточивости. В нижеследующих ситуациях препарат Фейба® может быть использован исключительно тогда, когда применение соответствующих концентратов факторов свертывания является заведомо неэффективным, например, при высоком титре — диссеминированное внутрисосудистое — инфаркт миокарда, острый тромбоз и/или эмболия: у пациентов с предполагаемым или установленным диагнозом ИБС, а также с острым тромбозом и/или эмболией применение препарата Фейба® показано только при угрожающих жизни кровотечениях. Доза: 50-100 ЕД/кг массы тела каждые 6 ч, не превышая максимальную суточную дозу 200 ЕД/кг массы тела. |
|
Отдельные факторы свертывания крови |
|
|
Рекомбинантный активированный фактор VII* |
У больных с приобретенной гемофилией. У больных с врожденным дефицитом фактора VII. У больных с тромбастенией Гланцмана при наличии антител к гликопротеинам IIb- Дополнительные показания к применению препарата rfVIIa Профилактика хирургического кровотечения у больных со сниженной активностью или дефицитом факторов свертывания крови, особенно со специфичными ингибиторами к плазменным факторам и приобретенной болезнью Виллебранда Лечение кровотечений при неэффективности других мер: — Хронические заболевания печени — Тромбоцитопатии — Тромбоцитопения, Геморрагические осложнения при травме или хирургии у больных без исходного системного ухудшения гемостаза Геморрагические осложнения при применении hirudine, danaparoid, fondaparinux, и ингибиторов гликопротеидов IIb/IIIa Геморрагический инсульт Кровотечения в акушерстве. Доза: 90-110 мкг/кг каждые 3 часа |
|
Фактор VIII |
При гемофилии А, болезни Виллебранда Доза 30-50 Д/кг каждые 12 ч |
Преимущества факторов концентратов факторов свертывания:
Нет
никакой доказательной базы в отношении гемостатического эффекта у этамзилата натрия, викасола и хлорида кальция. Шкала диагностики явного (с кровотечением) ДВС-синдрома Есть ли у пациента заболевание, соответствующее ДВС-синдрому? Если да, то переходим к шкале: